Cheratosi attinica
La cheratosi solare (o cheratosi attinica) è una comune lesione pre-neoplastica del carcinoma spinocellulare cutaneo.
Epidemiologia
modificaSi tratta di una lesione comune soprattutto negli anziani con una prevalenza di circa 20% nella popolazione oltre i 60 anni del Regno Unito e il 3,6% nella quinta decade;[1] Il paese a maggiore prevalenza è l'Australia con il 43-60% mentre in Giappone è di appena lo 0,4%.[2] Il sesso maschile è più interessato rispetto a quello femminile. L'etnia caucasica è di gran lunga la più colpita, specie nei paesi ad elevata irradiazione solare.
Eziologia
modificaIl fattore di rischio ambientale più importante è l'esposizione cumulativa ai raggi UV, in particolare gli UVB, compresi quelli derivanti da procedure terapeutiche come la fototerapia o cosmetiche come i lettini solari; anche le radiazioni ionizzanti potrebbero indurre lesioni sovrapponibili a cheratosi attiniche. I soggetti di fototipo I e II sono più soggetti allo sviluppo di cheratosi attiniche. I pazienti immunosoppressi, in particolare i trapiantati, sono ad alto rischio di sviluppare lesioni multiple. Farmaci fotosensibilizzanti come tiazidi e amiodarone potrebbero aumentare il rischio di sviluppare cheratosi attiniche.[3] Infine l'HPV potrebbe contribuire allo sviluppo di queste lesioni.
Patogenesi
modificaNella cheratosi attinica sono frequenti mutazioni del gene TP53, oncosoppressore che codifica per l'importante proteina p53. Questa proteina è fondamentale per la riparazione del DNA e per l'induzione dell'apoptosi qualora il danno non possa essere riparato. Le mutazioni di TP53 riscontrate sono transizioni singole o doppie in tandem di una citosina o di una coppia di citosine in corrispondenti timine; la formazione di questi dimeri di pirimidina sono caratteristiche del danno indotto dai raggi UV (in particolare UVB) e tendono a colpire con maggiore frequenza le citosine metilate. L'inibizione di p53 impedisce l'induzione di apoptosi da parte di alcune proteine (Bax, Bak) della famiglia di Bcl-2 favorendo la sopravvivenza della cellula tumorale o ritardandone la senescenza.[4] Un altro gene bersaglio degli UVB è CDKN2A che codifica per p16, proteina coinvolta nell'arresto del ciclo cellulare tra la fase G1 e la fase S. L'inattivazione di p16 favorisce la proliferazione e la trasformazione della cheratosi attinica in carcinoma spinocellulare.[5] Il ruolo dei β HPV nella patogenesi della cheratosi attinica non è del tutto chiaro ma viene considerato un co-carcinogeno. Il numero di β HPV presenti nella cute sembra essere correlato al rischio di sviluppare questo tumore. La proteina E6 del virus, infatti, è in grado di inibire proteine pro-apoptotiche e favorire l'accumulo di mutazioni indotte da UVB mentre E7 è in grado di inattivare p16.[6]
Istologia
modificaSi riscontrano acantosi, paracheratosi, ipercheratosi ed assottigliamento dello strato granuloso dell'epidermide. I cheratinociti mostrano nuclei ipercromici, pleomorfismo, nucleoli prominenti, perdita di polarità. Le figure mitotiche sono più frequenti rispetto al normale. A differenza della malattia di Bowen non vi è coinvolgimento del follicolo pilifero e questo porta alla formazione di "colonne" ortocheratosiche ben distinguibili. Le lesioni non superano mai la membrana basale ma possono estendersi a tutto spessore nell'epidermide e in tal caso vengono denominate cheratosi attiniche bowenoidi. Il derma presenta elastosi solare, infiltrato infiammatorio di entità variabile costituito prevalentemente da linfociti e plasmacellule, aumentato numero di vasi sanguigni nella porzione papillare. Sono state descritte delle varianti di cheratosi attinica basate sia sull'aspetto macroscopico che su quello microscopico: acantolitica, atrofica, bowenoide, ipertrofica, lichenoide, pigmentata.
Clinica
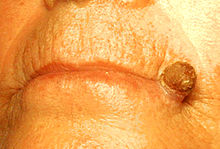
modificaSi presenta come una macula o una papula da pochi millimetri a 2 cm di diametro, ricoperta di squame biancastre o giallo-brunastre che si staccano con difficoltà, ipercheratosica, crostosa, dai margini ben demarcati e con un alone eritematoso periferico. Le lesioni sono solitamente asintomatiche ma in certi casi possono essere pruriginose o dolenti. In certi casi si presentano come macule eritematose con scarsa componente ipercheratosica, in tal caso la caratteristica ruvidezza alla palpazione aiuta nella diagnosi differenziale. Nella cute fotodanneggiata le lesioni sono spesso multiple e associate ad atrofia cutanea, teleangectasie, alterazioni pigmentarie e lesioni attribuibili ai raggi UV. Le sedi principali sono la cute fotoesposta del dorso delle mani, cuoio capelluto, padiglioni auricolari (in particolare nei maschi), fronte, labbro inferiore, collo. Sono lesioni a lenta crescita. Le cheratosi attiniche hanno sia una discreta probabilità (15-63%) di risolversi spontaneamente che di recidivare (15-53%).[7] La probabilità di degenerazione maligna è molto bassa ma dal momento che le lesioni multiple sono frequenti non deve essere sottovalutata.
La presenza di una o più delle seguenti caratteristiche cliniche fa propendere per una cheratosi attinica ad alto rischio di degenerazione in carcinoma spinocellulare:
- cheratosi attiniche multiple e spesse
- storia di tumori cutanei non melanomatosi
- cute fotodanneggiata
- immunosoppressione
- lesione dolente e in accrescimento
Diagnosi
modificaLa diagnosi è clinica e si avvale dell'esame obiettivo e della dermatoscopia. Se vi sono dubbi sulla diagnosi si effettua biopsia cutanea. La microscopia confocale e la tomografia ottica a coerenza di fase ad alta definizione (HD-OCT) è di raro utilizzo clinico e sfruttata prevalentemente per la ricerca.
Diagnosi differenziale
modificaDiverse sono le patologie di cui devono essere differenziate tramite esami specifici:
- carcinoma basocellulare superficiale: tendono ad avere un bordo perlaceo lievemente rilevato, possono essere presenti teleangectasie
- carcinoma spinocellulare: base indurita, crescita più rapida, talvolta dolore e ulcerazione, la diagnosi differenziale può essere difficile nelle forme precoci di piccole dimensioni
- cheratosi seborroica: ipercheratosi organizzata, pigmentazione giallo-brunastra e aspetto verrucoso alla dermatoscopia
- malattia di Bowen: lesione solitamente singola, di maggiori dimensioni, desquamazione prevalentemente periferica, spesso agli arti inferiori
- lichen planus: assomiglia alla variante lichenoide ma le papule sono violacee, poligonali, pruriginose e spesso presentano le strie di Wickham
- lupus eritematoso: lesioni spesso più estese, tumide, con desquamazione lieve o assente
Terapia
modificaIl trattamento dipende da un insieme di fattori: numero delle lesioni, sede, comorbidità del paziente, disponibilità della terapia e suo costo. Nel caso in cui le cheratosi attiniche siano a basso rischio e in numero limitato è possibile non effettuare alcun trattamento (ad eccezione di filtri solari ed emollienti) a patto di monitorare l'evoluzione della lesioni con follow-up periodici.
Prevenzione
modificaLa prevenzione di questa neoplasia si ottiene riducendo l'esposizione ai raggi UV e proteggendo la cute con filtri solari. Il grado di protezione dei filtri solari contenuti nelle creme protettive dipende dal fattore di protezione, che non dovrebbe mai essere inferiore a 15. Il fattore di protezione esprime il rapporto fra la quantità di radiazione UVB in grado di provocare eritema sulla pelle protetta e quantità di radiazione UVB in grado di provocare stesso eritema quando la pelle non è protetta. L'abbigliamento è utile per schermare la luce del sole. In caso di esposizioni prolungate, soprattutto se la radiazione solare è intensa, si devono preferire camicie a manica lunga, pantaloni lunghi, l'uso di occhiali e/o cappelli con visiera.[8]
Terapia medica
modificaLa terapia topica disponibile per trattare la cheratosi attinica si avvale dell'imiquimod, del 5-fluorouracile (associato o meno ad acido salicilico), del diclofenac, dell'ingenolo mebutato o della terapia fotodinamica.[9]
- Il 5-fluorouracile (5-FU) in crema al 5% è un inibitore della timidilato sintasi e conseguentemente impedisce alle purine e alle pirimidine di essere incorporate nel DNA e RNA. Esistono formulazioni con 5-fluorouracile allo 0,5% associate ad acido salicilico al 10%. È piuttosto utilizzato per il trattamento di singole lesioni, piccole o grandi aree e determina buone percentuali di risposta completa. I possibili effetti collaterali sono irritazione, eritema, bruciore, gonfiore e desquamazione in sede di applicazione.[10]
- L'imiquimod in crema al 3,75% o 5% è un immunomodulatore dalla discreta efficacia ed è utile per trattare lesioni singole o multiple. Gli effetti collaterali più comuni includono eritema, bruciore, prurito, erosioni, formazione di croste, ulcerazioni e alterazioni della pigmentazione nella sede di applicazione associati talvolta a febbre, brividi, mialgie e linfoadenopatia.[11]
- Il diclofenac in crema al 3% è un FANS con un meccanismo d'azione non completamente chiarito ma probabilmente legato all'inibizione di COX2 che determina una riduzione della sintesi di prostaglandina E2. È utilizzato per trattare grandi aree con numerose lesioni ma è meno efficace del fluorouracile. È di solito ben tollerato ma può causare eruzioni cutanee.
- L'ingenolo mebutato in crema allo 0,015% è un diterpene estratto dall'Euphorbia peplus. È utilizzato per trattare un piccolo numero di lesioni o piccoli campi. Gli effetti collaterali più comuni includono eritema, bruciore, desquamazione e formazione di croste.
- La terapia fotodinamica (PDT) con 5-ALA (5-aminolevulinato) o MAL (metil-aminolevulinato) è utilizzata per il trattamento di grandi aree. Ha un'efficacia superiore rispetto al 5-fluorouracile e alla crioterapia e un migliore risultato cosmetico. La sua somministrazione richiede però accessi ambulatoriali.[10]
Terapia chirurgica
modifica- La crioterapia ad azoto liquido si effettua solitamente con un ciclo da 30 secondi. Ha un'efficacia superiore al fluorouracile ma inferiore alla terapia fotodinamica e un peggiore risultato cosmetico. Si utilizza per lesioni singole o in piccolo numero (1-3). Può determinare dolore, gonfiore e talvolta comparsa di bolle sierose o siero-ematiche nella sede di intervento.[12]
- Il curettage si utilizza in pazienti con lesioni di discrete dimensioni e particolarmente ipercheratosiche. Presenta minore probabilità di recidiva, minori effetti collaterali e un più rapido periodo di guarigione rispetto alla crioterapia sebbene l'efficacia di quest'ultima dipenda dal numero e dalla durata dei cicli utilizzati.[13]
- L'escissione chirurgica è raccomandata per le lesioni dalla diagnosi differenziale dubbia con carcinoma spinocellulare.
Note
modifica- ^ https://www.ncbi.nlm.nih.gov/pubmed/10848739
- ^ https://www.ncbi.nlm.nih.gov/pubmed/9990367
- ^ https://www.ncbi.nlm.nih.gov/pubmed/22881586
- ^ https://www.ncbi.nlm.nih.gov/pubmed/16700663
- ^ https://www.ncbi.nlm.nih.gov/pubmed/11804749
- ^ https://www.ncbi.nlm.nih.gov/pubmed/23536363
- ^ https://www.ncbi.nlm.nih.gov/pubmed/23647091
- ^ Pharmamedix: Basalioma http://www.pharmamedix.com/patologiavoce.php?pat=Basalioma&vo=Avvertenze Archiviato il 14 agosto 2020 in Internet Archive.
- ^ http://www.dermatologyinpractice.co.uk/data/diged/105/DIP19-4.pdf.pdf
- ^ a b https://www.ncbi.nlm.nih.gov/pubmed/16785375
- ^ https://www.ncbi.nlm.nih.gov/pubmed/16713457
- ^ https://www.ncbi.nlm.nih.gov/pubmed/3166941
- ^ https://www.ncbi.nlm.nih.gov/pubmed/11069453
Bibliografia
modifica- Tullio Cainelli, Giannetti Alberto, Rebora Alfredo, Manuale di dermatologia medica e chirurgia terza edizione, Milano, McGraw-Hill, 2004, ISBN 978-88-386-2387-5.
Voci correlate
modificaAltri progetti
modifica- Wikimedia Commons contiene immagini o altri file su cheratosi solare